Оглавление
Симптоматика идиопатического цистита у котов ▶ Причины появления цистита, диагностика, лечение и профилактика ИЦК. Вызов ветеринара на дом ☎ 8 (495) 241 64 95
Идиопатический цистит у котов — причины, симптомы, лечение | Ветклиника Зоостатус
(с) Ветеринарный центр лечения и реабилитации животных «Зоостатус».
Варшавское шоссе, 125 стр.1.

Цистит у кошек — это воспаление мочевого пузыря. Проявляется в дискомфорте при мочеиспускании — кошка долго сидит на лотке, или часто ходит и оставляет небольшие лужицы, может издавать громкие звуки, в моче может наблюдаться кровь. Часто цистит становится причиной нечистоплотного поведения кошек — если домашняя любимица, у которой не наблюдалось проблем с посещением лотка, начала ходить в неположенные места (в том числе на мягкие и теплые поверхности — диваны, ковры, тапочки), в первую очередь необходимо посетить ветеринарного врача и проверить, не начался ли цистит. Очень часто владельцы считают, что кошка "обиделась" на что-либо — на переезд, на смену корма, на перестановку миски, на окрик, на появление нового человека и так далее. На самом деле все эти причины могут оказаться стрессом для кошки, а стресс, в свою очередь, может спровоцировать развитие или обострение цистита, в результате кошка начинает ходить в неположенные места. Чаще всего игнорирование лотка при цистите связано с болевым синдромом — кошка испытывает боль при мочеиспускании, и связывает в своем сознании лоток и боль.
Внимание заботливого владельца кошек не в последнюю очередь должно быть обращено на содержимое кошачьего лотка. Как часто и с каким результатом любимец ходит в туалет – об этом не принято говорить, но эта информация крайне важна для здоровья кота.
Кошки были одомашнены относительно недавно, и в отличие от собак они жители субтропиков. Поэтому с эволюционной точки зрения представители кошачьих приспособлены для жизни в условиях повышенной температуры воздуха и дефиците воды. Как у многих других животных субтропиков, полупустынь и пустынь, у котов повышенная концентрационная способность почек. Это значит, что вода, которая в животных, не испытывающих необходимости экономить воду, почками частично отфильтровывается и направляется по мочеточникам в мочевой пузырь, а частично возвращается в кровоток, у кошек может практически полностью возвращаться обратно в кровоток. Это, во-первых, сильно увеличивает концентрацию и плотность мочи, а во-вторых — вызывает нарушение чувства жажды, кошка может не хотеть пить, хотя объективно организму требуется вода. В природных условиях, когда кошки охотятся на живую добычу и очень много двигаются, подобная особенность их выделительной системы отлично работает. Однако в комфортных условиях домов, где еду кладут в миску, и нет необходимости в повышенной активности для ее добычи, начинаются проблемы. Именно поэтому одна из наиболее частых причин обращения владельцев кошек к врачу — урологический синдром, заболевания нижних мочевыводящих путей.
Источник
Ветеринарные препараты для всех видов животных. Доставка, пункт выдачи. Актуальные цены!
Самостоятельно определить причину заболевания сложно. Для этого потребуются глубокие медицинские исследования в условиях ветеринарной клиники. В сложных случаях может потребоваться оперативное вмешательство.
- Патологии в строении органа и врожденные аномалии развития.
- Ошибки в режиме питания. Нельзя давать кошкам жирную пищу: сало, жирное мясо и рыбу. Недопустимо кормление едой с человеческого стола: консервами, колбасами, копченостями, острой едой. Приступ панкреатита может спровоцировать резкая смена корма.
- Интоксикации различной этиологии.
- Гормональные заболевания: различные патологии щитовидной железы, сахарный диабет, синдром Кушинга и др.
- Отравление бытовыми отравляющими веществами: нефтепродуктами, удобрениями, крысиной отравой.
- Отравление медицинскими препаратами: диуретиками, гормональными, антибактериальными. Такие привычные лекарства, как «Фуросемид» и «Аспирин» могут быть опасны для кошек.
- Гиперкальциемия.
- Ожирение или сильное истощение.
- Заболевания ЖКТ: гастрит, цирроз печени, холецистит и др.
- Заражение гельминтами.
- Вирусные, грибковые и бактериальные инфекции.
- Травмы и механические повреждения брюшной полости, неудачные хирургические вмешательства (лапароскопия).
- Диабет.
Причин, по которым возникает поджелудочный панкреатит очень много, поэтому владельцам необходимо знать его симптомы, чтобы своевременно обратиться за диагностикой и лечением к ветеринару.
Источник
Что такое гнойная рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданов С. Г., детского хирурга со стажем в 9 лет.
Патогенез гнойной раны
Рана — это не просто одномоментное нарушение целостности тканей и внутренних органов. С медицинской точки зрения, её принято рассматривать как раневой процесс . Под этим процессом понимается совокупность общих и местных биологических реакций организма на уровне тканей и систем, направленных на отграничение и отторжение отмирающих тканей, борьбу с инфекцией, восстановление и замещение поврежденных структур.
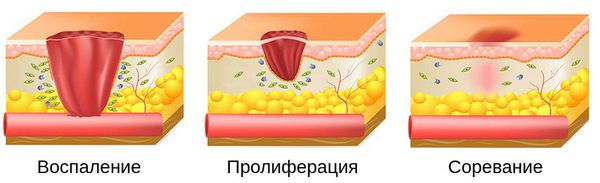
Процесс заживления раны делится на три этапа :
- Воспаление — начинается сразу же после получения травмы и развития микрофлоры. Непосредственно после травмы развивается отёк тканей. На данном этапе важную роль играют макрофаги и лейкоциты. Они направлены на «уничтожение» бактерий и формирование иммунитета. В то же время выраженное обсеменение раны патогенной микрофлорой, бактериальные экзо- и эндотоксины отрицательно сказываются на длительности течения раневого процесса, от которой зависит качество формирующегося рубца [7] .
- Пролиферация. Рана максимально очищается за счёт расщепляющих ферментов, воздействующих на отмирающие ткани. Затем рана заполняется клеточным матриксом — основой для формирования рубца, состоящей из фибробластов, фибрина и нитей коллагена [7] .
- Созревание. В процессе заж ивления раны прочность рубцовой ткани возрастает. Беспорядочно располагающиеся коллагеновые фибриллы превращаются в более организованные структуры. В течение трёх месяцев рубец становится более плоским, мягким и светлым [7] .
Развитие всех фаз заживления раны занимает в среднем от 8 до 12 месяцев.
Основой патогенеза гнойной раны является инфицирование повреждения. Его развитие зависит следующих факторов:
- Патогенность — способность бактерии размножаться и провоцировать те или иные изменения в организме без дополнительной адаптации к его условиям [3] . Например, у золотистого стафилококка есть такой фактор патогенности, как капсула. Она защищает клетку от воздействия фагоцитов (защитных клеток организма) и способствует её прикреплению к стенкам раны.
- Вирулентность — способность микроорганизма вызывать развитие инфекции [3] . Высоковирулентные штаммы, попадая в организм даже в небольших количествах, способны вызвать тяжёлое течение инфекционного процесса. Например, 1-2 бациллы сибирской язвы могут вызвать тяжёлое поражение, в некоторых случаях даже летальный исход, в то время как на нашей коже живут миллионы бактерий, не вызывая никаких поражений, так как не обладают вирулентными свойствами.
- Инвазивность — способность микроорганизма проходить через защитные барьеры организма, проникать и размножаться внутри органов и тканей [3] . Некоторые микроорганизмы (например йерсинии) имеют специальные белки — инвазины, которые помогают им проникать в глубь тканей. Также эти белки увеличивают масштаб поражения, так как они могут попадать в кровоток, вызывая поражение внутренних органов.
- Токсичность — свойство микроорганизмов образовывать токсины в процессе своей жизнедеятельности, которые отрицательно влияют на организм [3] . Например столбнячный экзотоксин при его попадании в рану избирательно действует на промежуточные нейроны, вследствие чего их работа становится бесконтрольной: нервные импульсы беспрепятственно достигают мотонейронов, приводя к судорогам и высокому мышечному тонусу.
- Иммунитет человека — защитные силы организма. При иммунодефиците отмечается более длительное и вялое заживление ран , кроме того увеличивается риск распространения инфекции.
Источник
Что такое дивертикулярная болезнь кишки (дивертикулёз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Резницкий П. А., онколога-проктолога со стажем в 8 лет.
Классификация и стадии развития дивертикулярной болезни кишки
Есть множество классификаций дивертикулярной болезни. Основная и наиболее понятная — клиническая классификация. Она подразделяет патологию на три формы:
- бессимптомный дивертикулёз — наличие бессимптомных дивертикулов;
- клинически выраженный дивертикулёз — появление симптомов дивертикулёза, таких как запор, понос, вздутие и боль в левой нижней части живота, признаки воспаления или кровотечения отсутствуют;
- дивертикулярная болезнь — воспаление стенки дивертикулов с развитием осложнений [19] .
Осложнения дивертикулярной болезни разделяют на острые и хронические. К острым осложнениям относят:
- острый дивертикулит;
- острый околокишечный инфильтрат;
- перфоративный дивертикулит с развитием абсцесса, гнойного или калового перитонита;
- острое толстокишечное кровотечение [19] .
К хроническим осложнениям относят:
- хронический дивертикулит;
- стеноз кишки;
- свищи толстой кишки;
- рецидивирующее кровотечение из дивертикулов [19] .
У дивертикулярной болезни нет чёткой стадийности. Человек может жить с дивертикулами много лет и не подозревать о них, как вдруг у него возникает перфорация дивертикула с перитонитом, которая требует экстренной операции.
Обычно в основе развития осложнений лежит дисбаланс микрофлоры. Но иногда дивертикулярная болезнь развивается при попадании инородного тела в просвет дивертикула, например рыбной кости. Попадая в дивертикул, кость перфорирует стенку и приводит к развитию воспаления.
Источник
Что такое деформация передней брюшной стенки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Маншетов В. В., пластического хирурга со стажем в 16 лет.
Прогноз. Профилактика
В раннем послеоперационном периоде со стороны послеоперационной раны передней брюшной стенки возможны варианты развития следующих осложнений: серома, гематома, нагноение, краевые некрозы кожи и подкожной клетчатки.
Серома — скопление свободной жидкости (экссудата) между тканями в послеоперационной ране. К причинам образования серомы относят: большую площадь отслойки подкожной клетчатки с повреждением кровеносных и лимфатических сосудов, отсутствие оттока экссудата, остаточное пространство и (или) смещение слоев раны при движении. При этом нарушение лабораторных показателей (гипокальциемия) сопровождаются более длительным серомообразованием. Скопление экссудата в ране ведет к разобщению прилежащих друг к другу раневых поверхностей и препятствует их срастанию, создает условия для развития гнойных осложнений. Профилактикой образования сером в послеоперационной ране является: адекватное дренирование большой послеоперационной раны, ношение компрессионного белья или бандажа, нормализация показателей гомеостаза.
Гематома. Диагностировать гематому послеоперационной раны помогают УЗИ мягких тканей передней брюшной стенки, пункция толстой иглой и аспирация её содержимого. При получении лизированной крови её удаляют с последующим УЗИ контролем. При возникшей гематоме проводят разведение краев раны, удаление свертков крови и дренирование раны. Назначают антибактериальные и противовоспалительные препараты, физиолечение. [4]
Нагноение, краевой некроз послеоперационной раны. Для профилактики инфекционных осложнений пациентам за 1 час до операции проводят антибиотикопрофилактику. Для улучшения микроциркуляции, уменьшения отека и стимуляции репаративных процессов со 2-х суток на область заживления проводится воздействие переменным магнитным полем низкой частоты. В течение 3-5 суток после операции все пациенты получают антибиотики широкого спектра действия. При нагноении послеоперационной раны, краевых некрозах кожи и подкожной клетчатки лечение проводится по принципам гнойной хирургии. [4]
С целью профилактики легочных осложнений после операции проводят дыхательную гимнастику, раннюю активизацию пациента, ингаляции. Профилактика ТЭЛА включает в себя переменную пневмокомпрессию во время операции, эластическую компрессию нижних конечностей и введение антикоагулянтов после операции до полной активизации пациента.
Источник


