Оглавление
- 1 Контактный аллергический дерматит у детей: наиболее частые причины
- 2 Симптомы cебореи
- 3 Почему развивается воспаление губ
- 4 Виды заболеваний кожи вокруг глаз и век
- 5 Инфекционные причины белого налёта на половом члене
- 6 Лишай «на память»: названы самые частые проблемы с кожей после COVID-19
- 7 Записаться на консультацию к специалисту
Аллергический контактный дерматит у ребенка: как распознать болезнь, внешние и внутренние причины, психосоматика. Аллергия на металлы. Если вовремя распознать раздражитель и защитить ребенка от него, болезнь можно успешно вылечить.
Контактный аллергический дерматит у детей: наиболее частые причины

Контактный дерматит — это воспаление кожи в месте контакта с раздражителем или фактором окружающей среды. Заболеванию больше подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости ее защитных механизмов. Заболевание возникает на любой области, которая контактировала с раздражителем, но чаще на лице, руках, шее и паху.

Если вовремя распознать провоцирующее средство и защитить ребенка от него, воспаление хорошо лечится и симптомы быстро проходят. Когда причину установить сложно или родители вовремя не обращаются к врачу, течение болезни ухудшается.
Контактный дерматит может быть:
Второй вариант появится, когда у ребенка будет повышенная восприимчивость к этому веществу. Первое взаимодействие с ним внешне незаметно, но в коже образуются химические вещества, которые связываются с иммунными клетками — Т-лимфоцитами.Иммунные клетки запоминают раздражитель. При повторном контакте, который может длиться долгое время, Т-лимфоциты вызывают аллергическую реакцию и вызывают кожные симптомы.
Что такое себорея (себорейный дерматит)? Мы разберем причины возникновения, диагностику и методы лечения в статье доктора А.В. Кулика, дерматолога с 13-летним стажем.
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания разной величины, неправильной округлой формы;
- покраснение от темно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд 13 .
При локализации дерматита на коже головы возможно истончение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носовой и носогубной складках. Высыпания на лице сопровождаются поражением кожи головы. Поражение представляет собой покраснение с шелушением или бляшками, образованными в результате слияния небольших розово-желтоватых папул, покрытых серо-белыми или желтыми жировыми чешуйками 5 .
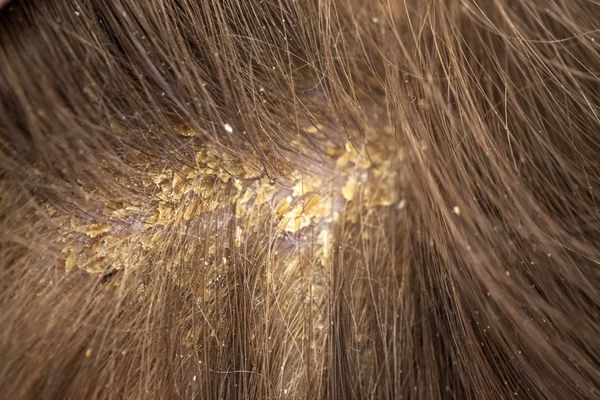
Стоматология «Крепкий орешек» — это полный спектр стоматологических услуг: терапия, протезирование, хирургия, ортодонтия, имплантология, пародонтология, гигиена и отбеливание зубов.
Почему развивается воспаление губ
Причин возникновения хейлита много. Различные причины вызывают разные типы воспалений губ. Однако есть некоторые общие катализаторы, например, дефицит витаминов, железа, кальция, чрезмерное употребление различных лекарств (например, антибиотиков), постоянное пребывание на сквозняках или проживание в городе с очень низкими температурами воздуха. Зимой, сильное и регулярное воздействие УФ-лучей, плохой иммунитет.
Возбудителями аллергического хейлита являются, конечно же, аллергические реакции на косметику или продукты питания, инфекционные заболевания — различные (вирусы, грибки), заболевания желез — дерматологические, метеорологические — частое потрескивание губ и пребывание на улице без гигиенической помады, и кандидозный — стоматит и только плохой уход за ротовой полостью.
Эксфолиативный хейлит возникает у тех, кто часто кусает кожу с губ или просто постоянно их облизывает (наблюдается только у женщин). Эти действия могут быть вызваны частым беспокойством и стрессом. Хейлит Манганотти встречается только у взрослых мужчин и спровоцирован различными травмами ротовой полости, заболеваниями желудка, частым и продолжительным пребыванием на солнце или в солярии, а также яркими признаками старения, вызванными тем, что слизистая оболочка сейчас регенерирует сама медленнее. Гиповитаминоз возникает из-за нехватки витаминов В2, В2 и других витаминов группы В.
Причины появления отека век могут быть разными, но по симптомам можно понять, что спровоцировало задержку жидкости в организме.
Виды заболеваний кожи вокруг глаз и век
Среди огромного количества заболеваний, вызванных воспалением век, можно выделить множество самых распространенных групп:
- бактериальные поражения кожи век (абсцесс века, флегмона);
- воспалительные заболевания желез и краев век (блефарит, ячмень, халязион, мейбомиит, демодекоз);
- нарушения формы и положения век (заворот, выворот, птоз, лагофтальм);
- аллергические заболевания (экзема, дерматит, ангионевротический отек);
- аномалии развития век и опухоли (колобома, папиллома, липома, невус).
Бактериальные поражения кожи век
Абсцесс века
Абсцесс — это воспаление и покраснение века с образованием полости, заполненной гноем. Нередко абсцесс появляется после инфицированной раны века.
Причины появления гнойника века:
- язвенный блефарит;
- пузыри; ;
- гнойные процессы в придаточных пазухах носа и глазнице.
Иногда абсцесс открывается сам по себе, и воспаление проходит. Но в большинстве случаев на месте воспаления появляется свищ, который не заживает.
Лечение абсцесса — гигиена век и вскрытие гнойного образования на веках с обязательным применением антибиотиков и сульфаниламидов.
Флегмона
Флегмона — обширное воспаление тканей века, возникающее на фоне невылеченного ячменя. Для него характерны лихорадка, головная боль, сильный отек век и покраснение кожи.
лечится антибактериальными средствами, антигистаминными препаратами.
Воспалительные заболевания желез и краев век
Блефарит
Блефарит — это воспаление век, вызывающее покраснение, жжение, зуд и боль на коже.
Выделяют следующие виды блефаритов: аллергический, мейбомиевый, демодекозный, инфекционный, чешуйчатый. Подробнее про блефарит здесь.
Ячмень
Ячмень — это острое инфекционное воспаление век, возникающее в результате попадания болезнетворных микроорганизмов в ресничный волосяной фолликул или сальную железу века. Визуально ячмень выглядит как небольшая шишка на веке.
О том, как правильно лечить ячмень, вы можете прочитать на этой странице.
Мейбомиит и халязион — заболевания, связанные с появлением патологического процесса в мейбомиевых железах.
Мейбомиит возникает при закупорке протока сальных желез века. Для него характерно острое течение болезни.
Халазион — хроническая форма мейбомиита. Если халазион долго не лечить, он превращается в кисту века. Иногда в диагностических целях требуется пункция кисты века для выявления характера новообразования.
Лечение и удаление кист на веке производится классическими методиками или применяется лазерное воздействие.
Дополнительную информацию о симптомах и лечении этого состояния см. Здесь.
Демодекоз
Заболевание век, вызванное клещом Demodex. Для него характерно появление желтой слизи в глазах, прикрепление и разрыв ресниц, зуд и жжение в глазах.
Для очищения глаза от очагов инфекции применяют чистку (санацию) и полоскание слезных ходов. О лечении демодекоза читайте на этой странице.

Заболевания кожи вокруг глаз и век. Диагностика и лечение

Заболевания кожи вокруг глаз и век. Диагностика и лечение
Заболевания кожи вокруг глаз и век. Диагностика и лечение
Нарушения формы и положения век
Заворот века
Когда веко повернуто, его передний край трансформируется в глазное яблоко. Из-за этого ресницы касаются поверхности роговицы и конъюнктивы, глаза становятся красными, раздраженными, из них постоянно текут слезы.
- судорожные или спастические сокращения некоторых частей круговой мышцы глаза;
- рубцовые сокращения конъюнктивы и хряща века, возникающие при некоторых хронических заболеваниях глаз (например, при трахоме).
Самый эффективный метод лечения — хирургический. Также возможна пластическая операция по выворачиванию века.
Выворот века
Эктропион — это выворот края века наружу. При таком воспалении века конъюнктива выворачивается на определенном участке или на протяжении века, что приводит к его высыханию.
То, что глаз постоянно открыт, даже ночью, способствует помутнению роговицы, появлению кератита и других заболеваний.
- возрастные изменения глаз с опущением нижнего века;
- паралич круговой мышцы глаза;
- подтяжка кожи век при травмах, ожогах (выворот), системных заболеваниях организма.
Во-первых, необходимо устранить основные причины этого заболевания. Затем могут быть применены хирургические манипуляции.
Птоз — это аномально низкое положение верхних век по отношению к глазным яблокам. Это приводит к ухудшению зрения и быстрой утомляемости глаз. Птоз бывает врожденным и приобретенным.
- повреждение глазодвигательного нерва;
- повреждение мышцы, поднимающей верхнее веко;
- инсульт, энцефалит и другие неврологические заболевания.
Лечение заболевания в основном хирургическое.
Лагофтальм
Лагофтальм — неполное закрытие глазной щели, что приводит к повреждению и пересыханию роговицы и конъюнктивы.
Помимо лечения основного заболевания назначают препараты искусственной слезы и дезинфицирующие капли. При тяжелых формах заболевания применяется хирургическое вмешательство с частичным ушиванием расщелины века.
Аллергические воспаления век
Аллергические заболевания век сопровождаются сильным зудом, отечностью и воспалением век.
При экземе кожа век покрывается папулами, волдырями и пустулами. Характерные высыпания появляются не только на коже век, но и на теле. Патология развивается после перенесенного дерматита век или контакта с аллергенами. По окончании болезни на коже век появляются корочки и серозный экссудат.
Типичные признаки крапивницы — отек век, зуд и жжение кожи век. Позже на нем появляются волдыри.
При контактном дерматите через 6 часов после контакта с аллергеном развиваются отек и воспаление век с зудящими папулами и пузырьками. Обычно поражаются оба глаза.
Лечение аллергического воспаления век — медикаментозное лечение.

Заболевания кожи вокруг глаз и век. Диагностика и лечение
Заболевания кожи вокруг глаз и век. Диагностика и лечение

Заболевания кожи вокруг глаз и век. Диагностика и лечение
Аномалии развития век и опухоли
Колобома
Колобома глаза — одно из самых неприятных заболеваний, которое возникает при отсутствии определенных оболочек глаза. Самая распространенная колобома века. Патология проявляется на верхних веках, но иногда поражает и нижние веки.
Колобома обычно имеет форму треугольника, основанием которого является ресничный край век. Поскольку дефект затрагивает все слои органа зрения, в области колобомы нет ресничек и желез.
В большинстве случаев это врожденное заболевание, но оно также может появиться из-за травм и других заболеваний. Другой тип врожденной колобомы, колобома радужной оболочки, является основной причиной потери зрения в детстве.
Колобома представляет серьезную опасность для глаз, так как приводит к дистрофии роговицы, кератиту и другим вторичным заболеваниям органов зрения, а также к слепоте!
Наиболее эффективное лечение колобомы — хирургическое вмешательство. Хирургия колобомы включает удаление поврежденной ткани и перемещение кожного лоскута к месту дефекта. С помощью пластики формируется правильный край век, что предотвращает появление птоза, искривления век и других осложнений.
Доброкачественные образования века
Папиллома век
Папиллома появляется на нижнем веке, как правило, у людей старше 60 лет.
Растет медленно, напоминает серо-желтые сосочки, имеет шаровидную или цилиндрическую форму. В 1 случае из 100 папиллома может перейти в рак. Лечение папилломы век — хирургическое.
Сенильная бородавка
Старческая бородавка — это плоское однородное образование коричневого, желтого или серого цвета. Он растет у пожилых людей по нижнему краю век. Лечение: криодеструкция или лазерное удаление.
Кожный рог
Кожный рог — это грязно-серое образование, выступающее над веком. Для лечения применяется электрическое и лазерное иссечение.
Невусы
Невус (или родинка) — это доброкачественная кожная масса от светло-коричневого до черного цвета. Невусы век могут передаваться по наследству, появляться из-за длительного пребывания на солнце, сбоев гормональной системы, после приема определенных препаратов. Висячие родинки могут появиться в пожилом возрасте. Если образование не беспокоит, лечить его нет необходимости.
В случае появления неприятных симптомов: зуда, боли, разрастания, ухудшения зрения необходимо обратиться к офтальмологу для выяснения характера родинки и получения необходимого лечения.
Атерома
Атерома века (эпидермальная киста) — это плотное безболезненное образование, которое появляется на веке из-за закупорки протоков сальных желез.
Со временем атерома начинает увеличиваться в размерах и может ухудшать зрение. В этом случае проводятся хирургические вмешательства. После удаления атеромы века осложнений обычно не возникает.
Причина появления белого налета на головке, уздечке полового члена, под кожей крайней плоти с запахом — инфекция. Они требуют срочной диагностики и лечения заболеваний, приводящих к развитию фимоза, искривления полового члена.
Инфекционные причины белого налёта на половом члене
Они различаются по типу возбудителя болезни:
Кандидоз
Это грибковая инфекция. Возникает после длительного приема антибиотиков или при заражении во время полового акта. Кандида обычно обнаруживается во влагалище женщины. Во время полового акта на коже половых органов образуются микротравмы, способствующие проникновению инфекции. Зубной налет имеет вид белых комков, едкого запаха, сопровождающегося зудом. Если вовремя не начать лечение, присоединяются боли при мочеиспускании, язвы.
Бактериальный баланопостит
это вызвано бактериями, которые обычно живут на поверхности кожи, чаще всего стрептококками и энтерококками. Белый налет на уздечке полового члена, на головке. Обладает кремовой плотностью в сочетании с красными пятнами. Зуд и дискомфорт усиливаются после мочеиспускания или полового акта. Если лечение откладывается, инфекция проникает внутрь и поражает мочевой пузырь, мочеточники и почки.
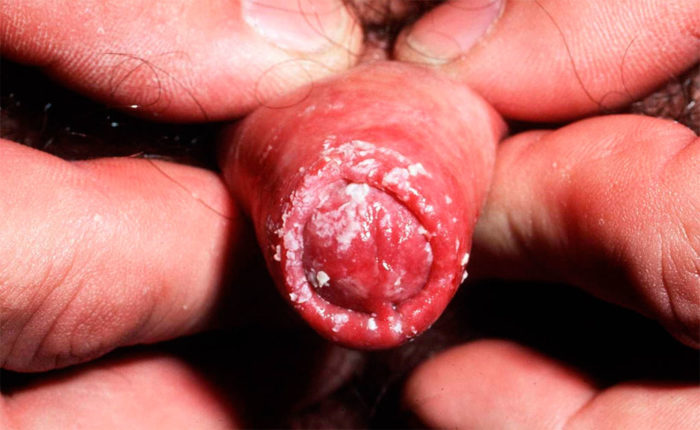
На фото: кандидозный баланопостит
Гонорея
Пластина сконцентрирована вокруг головки полового члена. Кроме него будут обильные гнойные выделения из уретры, неприятный запах, ухудшение общего самочувствия, болезненное мочеиспускание. В моче может появиться кровь.
Хламидиоз
Головка полового члена чешется, под головкой полового члена располагается белый налет, обильный, полупрозрачный. Заболевание сопровождается оттоком желтовато-зеленой слизи из уретры, болями.
Сифилис
Появление на голове беловатого налета — один из признаков этого сложного заболевания. Характерные высыпания, уплотнения необязательны, и человек может их не замечать. Поэтому очень важно вовремя обратиться к урологу и пройти обследование.
Герпес
Наряду с налетом отмечается сильный зуд и высыпание волдырей, которые затем лопаются, оставляя язвочки и язвочки.
Белый налет под складкой крайней плоти — один из признаков фимоза, когда сочетается с покраснением кожи крайней плоти, отеком полового члена; попытка переместить крайнюю плоть очень болезненна.
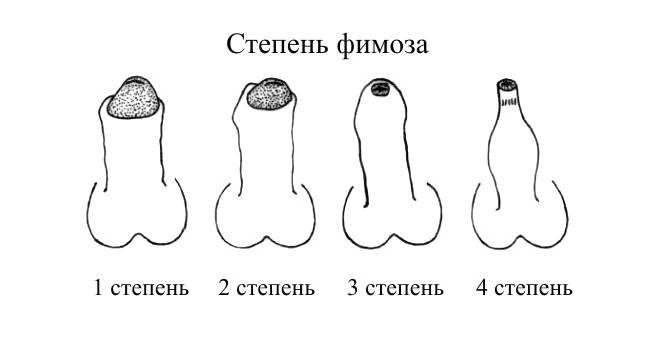
Часто фимоз возникает у мальчиков до 10 лет и у подростков, при нарушении правил гигиены.
Лечение заболеваний мужской половой сферы нужно начинать как можно раньше. Длительно текущее воспаление провоцирует образование рубцов, участков фиброза в структуре половых органов. Патология может привести к болезни Пейрони, которая требует длительного лечения и хирургического вмешательства.
Для лечения белого налета на половом члене немедленно обратитесь к урологу. В клинике доктор АкНер проведет необходимую диагностику и окажет вам грамотную помощь.
Избавьтесь от «напоминания»: это самая распространенная проблема кожи после COVID-19. Выпадение волос и сыпь — частые жалобы тех, кто переболел COVID-19. Как сообщили в ГУВД, у врачей его пока нет
Лишай «на память»: названы самые частые проблемы с кожей после COVID-19
 Выпадение волос и сыпь — частые жалобы пациентов с COVID-19. Как сообщили в ГУВД, «ковидные» проблемы с кожей врачи пока не констатируют — многие из них возникают при других заболеваниях.
Выпадение волос и сыпь — частые жалобы пациентов с COVID-19. Как сообщили в ГУВД, «ковидные» проблемы с кожей врачи пока не констатируют — многие из них возникают при других заболеваниях.
Связаны с COVID-19, но не точно
По словам дерматолога городского УВД Елены Мошковой, особой сыпи, характерной только для коронавирусной инфекции, пока не выявлено.
— Учитывая все еще непродолжительный срок наблюдения за пациентами с COVID-19 и кожными проявлениями, нельзя однозначно утверждать, что есть патогномоничные кожные высыпания (которые однозначно описывают определенное заболевание — прим. Ред.), И по ним можно подтвердить заражение новый вирус. Скорее наоборот. Пациент знает, что у него в анамнезе коронавирусная инфекция, и врач может сделать вывод, что эти кожные проявления, скорее всего, связаны с вирусным заболеванием », — сказала Елена Мошкова доктору Петру.
Врач назвал 5 наиболее частых кожных осложнений после covid, с которыми пациенты обращаются в УВД города.
Розовый лишай Жибера
Проявляется округлыми чешуйчатыми пятнами, обычно до 2 см в диаметре. Со временем центральная часть пятна тускнеет, а края остаются достаточно яркими. Пациенты могут испытывать зуд, но не всегда — это индивидуально. По словам Елены Мошковой, розовый лишай Жибера может возникнуть не только после covid, но и на фоне нормального ОРВИ и в других ситуациях, когда снижается иммунитет.
Васкулит кожи
Еще одна распространенная проблема. Для васкулита кожи характерны кровоточащие пятна, которые со временем исчезают в виде небольших синяков. У некоторых людей, очень часто пожилых, на коже могут появляться участки некроза — мертвые клетки.
— Коронавирус, вызывающий COVID-19, тропен (он предпочитает — ред.) Сосудистым рецепторам. Поэтому неудивительно, что могут поражаться и сосуды кожи, чаще рук и ног. Однако диагноз «васкулит» был в дерматологии и прековиде, — добавляет врач.
Высыпания
У переболевших также встречаются токсико-аллергические высыпания. Однако, по словам Елены Мошковой, у большинства пациентов с такими проблемами врачи не могут с уверенностью определить, является ли это следствием COVID-19 или реакцией на прием препаратов при лечении вирусного заболевания.
Кроме того, люди с высокой температурой могут страдать от обычной потницы — она часто проходит сама по себе, но в некоторых случаях могут потребоваться специальные лекарства, чтобы уменьшить зуд. После перенесенной коронавирусной инфекции врачи также наблюдают у пациентов сыпь, напоминающую крапивницу, обычно на коже ладоней. По словам Елены Мошковой, при крапивнице все же нужно обратиться к врачу: он проведет дифференциальный диагноз, ведь его можно спутать с вариантом кожного васкулита.
Редкие, но без залысин
Заболевшие covid обращаются в УВД муниципалитета не только с высыпаниями и пятнами на коже. И мужчин, и женщин часто беспокоит другая посткоидная проблема: выпадение волос, о котором доктор Питер писал не раз. Волосы начинают выпадать не сразу, а только через несколько месяцев после заболевания. Как поясняют врачи, линия роста волос истончается, но залысины не образуются.
— Основная причина — нарушение кровообращения кожи головы из-за повреждения стенок сосудов. Кроме того, этому способствует стресс, сопутствующая интоксикация и медикаментозная терапия заболевания. А при неблагоприятных условиях чередование фаз активности и покоя волосяных фолликулов прекращается. Это происходит вне зависимости от степени тяжести заболевания — все индивидуально, — поясняет Елена Мошкова.
По словам врача, кровоток к коже головы обычно со временем восстанавливается, а густота волос возвращается к норме. Правильное питание также помогает ускорить принятие решения. Однако консультация трихолога в этой ситуации может оказаться не лишней, особенно если проблема слишком очевидна.
Плакса пупка — омфалит, проявляется в виде воспаления кожи и подкожной клетчатки в области пупка. Диагностика и лечение омфалита в хирургическом отделении клиники Heartman
Записаться на консультацию к специалисту
Свищ пупка чаще всего является врожденной патологией. Соответственно развивается:

При незакрытии желточно-кишечного протока в пупке образуется кишечно-пупочный свищ с кишечным или слизистым секретом. Иногда слизистая оболочка кишечника проваливается по свищевому тракту, реже — через сальник.
При незакрытии мочевыводящего протока (урахуса) образуется пузырно-пуповинный свищ, а затем выделения, как правило, моча.
Приобретенные пупочные свищи наблюдаются после затяжного воспалительного процесса передней брюшной стенки, когда через пупок вскрывается гнойный абсцесс.
В обоих случаях лечение хирургическое: удаляют свищи и зашивают дефекты стенки мочевого пузыря или кишечника. Консервативное лечение возможно при отсутствии отделяемого из свища.
Следует помнить, что самолечение очень часто приводит к обострению процесса и в лучшем случае только к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно поставить правильный диагноз и выбрать оптимальную тактику лечения.
Источники
- https://psormak.ru/articles/kontaktnyy-allergicheskiy-dermatit-u-detey-naibolee-chastye-prichiny/
- https://probolezny.ru/seboreya/
- https://oreh-dent.ru/poleznye-stati/200-kak-borotsya-s-takim-zabolevaniem-gub-kak-khejlit.html
- https://www.mediccity.ru/directions/616
- https://drakner.ru/clinic/articles/pochemu-na-golovke-polovogo-chlena-poyavlyaetsya-belyy-nalet/
- [https://gorkvd.ru/lishaj-na-pamyat-nazvany-samye-chastye-problemy-s-kozhej-posle-covid-19/]
- [https://hmclinic.ru/moknushchij-pupok]


